胃のポリープと大腸ポリープについて
おはようございます。医師の秋山です。
今回はみなさまからの要望の多かった「胃のポリープと大腸ポリープ」について書きたいと思います。
今回のブログでは、始めに胃のポリープと大腸ポリープの種類、そしてその性質について説明します。
ポリープの種類と性質を理解していただくと、みなさまが日頃から気になっている
「ポリープはどうしてできるのか」
「ポリープがあると言われたのに、どうして治療をしてくれなかったのか」
「ポリープを予防することはできるのか」
「今後どれくらいの間隔で、内視鏡検査を受けていけばよいのか」
といった疑問がスッキリ解決されるものと信じております。
それでは、始めましょう。
〇 胃ポリープについて
胃ポリープは大きく4つに分かれます。1つずつ見ていきましょう。
1.胃底腺ポリープ
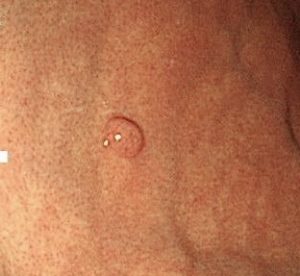
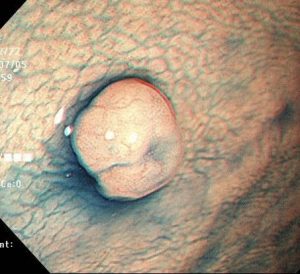
胃底腺ポリープは、胃カメラでもっとも日常的に見かけるポリープです。
非腫瘍性ポリープに分類されます。
組織検査をすると、Group1(間違いなく良性)と返ってきます。
このポリープができる原因は、実はいまだにはっきりしていません。
女性にできていることが多いので、女性ホルモン(エストロゲン)が影響しているのではないかと言われています。
よって年齢が高くなり女性ホルモンが減ってくると、小さくなったり自然に消失したりします。
女性ホルモンは男性でも産生される(本当です)ため、男性でも胃底腺ポリープができている人はいます。
またピロリ菌のいないきれいな胃粘膜の人にできやすい、という特徴もあります。
いずれにせよ、「胃底腺ポリープはそのまま治療しなくてよい」、ということになります。
「ポリープがあるのに治療してくれなかった」
「ポリープがあると言われたのに、そのままでよいと言われた」
というのは、この胃底腺ポリープだった可能性があります。
2.過形成性ポリープ
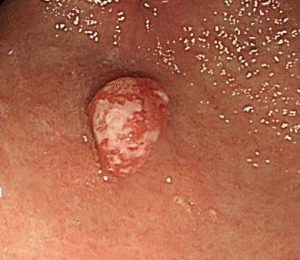
これも非腫瘍性ポリープです。
組織検査はGroup1(間違いなく良性)です。
つまり、基本的には切除する必要はありません。
ただ、大きくなるとがん化することが時々あります。
2cm以上に成長すると、数パーセントの確率でがん化すると言われています。
ピロリ菌がいる胃の粘膜の人にできやすいポリープです。
除菌治療が成功すると、ポリープが小さくなったり中には消えてしまうこともあります。
胃底腺ポリープと比較すると、「経過観察はしていく必要がありますが、慌てて切除する必要はない」ものと捉えるとよいと思います。
3.胃腺腫
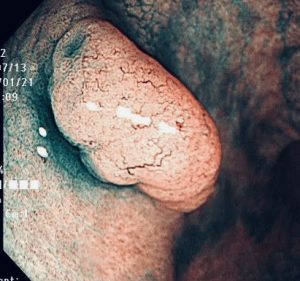
ここからは腫瘍性ポリープに分類されます。
組織検査ではGroup3(がんではないが、腫瘍性)となります。
形は白くて平坦なものが多く一見すると地味ですが、前がん段階のポリープ・腫瘍であり、緊急ではありませんががん化する前に切除した方が良いことが多いと思います。
ただ、必ずがん化するわけではないので、慎重に経過観察をして必要あれば切除をするという考え方もあります。
4.胃がん
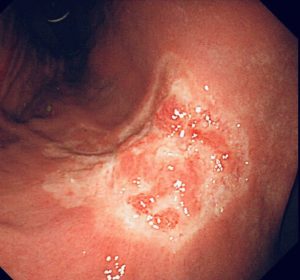
これは切除しなければ治癒しません。
組織検査はGroup5(間違いなく悪性腫瘍)となります。
放っておくと多臓器に浸潤・転移しますので、治療が必要になります。
外科の先生に依頼して、全身検索をした上で、外科的切除並びに抗がん剤治療を行っていくと思います。
〇 大腸ポリープについて
次に大腸ポリープについてです。こちらも大きく4つに分けました。
1.腺腫(腫瘍性ポリープ)
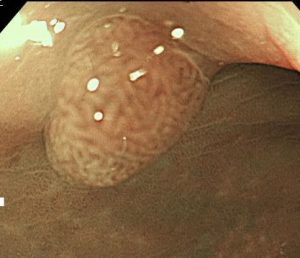
大きく成長するまでに年単位かかることが多いですが、放っておくといずれ大腸がんになる、いわゆる「癌化」するポリープです。
組織検査はGroup3(腫瘍性ポリープ)です。
クリニックや病院の方針によっては、”小さな腺腫(5mm以下)は取らない” ことがあります。
これがまず、みなさんが疑問に思うところだと思います。
腫瘍性ポリープが体内にあるのに、「取らなくてよい」「2~3年後に取りましょう」と言われてしまいます。
「じゃあどうしたらよいの?」と不安になります。
実は医療者側は、「数年たっても、まずがん化するほど大きくはなっていないだろう」と考えています。
でも、患者さんは「ポリープをほったらかしにされた」と思いますから、不安感を持つでしょう。
ここが患者‐医師間の意識の乖離が生まれる原因の1つです。
さまざまな意見がありますが、私は早急に切除する必要がないといわれる腫瘍性ポリープでも、次に大腸内視鏡検査の組織検査を受ける時間やタイミングが誰にでもあるわけではないので、見つけたときに切除するようにしています。
「5㎜以下」という基準もあいまいで、ポリープを定規で測る器具が出てくるはごくごくまれであり、「医師のその時の見解・経験だけ」で切除をされないことがよくあります。
もし腺腫を切除しないのであれば、切除しなかった理由について医師側が丁寧に説明する必要があり、患者さんもその理由を知る権利があると考えています。
2.過形成性ポリープ・炎症性ポリープ(非腫瘍性ポリープ)
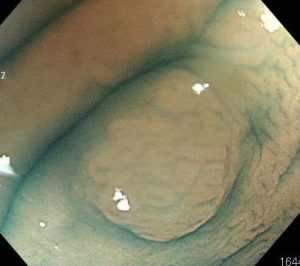
基本的には放っておいても、がん化することは非常に少ないタイプのポリープです。
組織検査はGroup1(非腫瘍性ポリープ)です。
大きな過形成性ポリープは、ごくまれにがん化することがあると報告されています。
先ほどの腺腫(腫瘍性ポリープ)と内視鏡観察上区別がとても難しいことが時々あります。
3.早期大腸がん
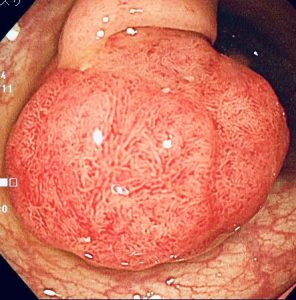
早期大腸がんは、組織検査を行うとGroup5(間違いなく悪性)になります。
ただ、このポリープ全体にがんであるのではなく、1の腺腫が症状のないまま少しずつ大きくなり、一部が癌化したものとして認めます。
最終的にはさらに全体が癌となっていき、進行大腸がんになっていきます。
このポリープは大きさが3㎝程度あり、場合によっては腸管をふさいてしまうと腸閉塞を起こすことがありますので、その場での切除が必要となりました。
これくらいの大きさ・壁深達度であれば、内視鏡切除が可能であり、そのまま当院で切除を行い帰宅されました。
驚くかもしれませんが、この方は当時「授乳中の29歳女性」です。
便潜血検査で陽性となり、大腸内視鏡検査を仕方なく受けたところ、たまたま早期大腸がんが発見されました。
このポリープが出血していたのかといいますと、写真を見ると分かりますが明らかな出血は認めません。
つまり「便潜血陽性の直接の原因としては、お尻からの軽度な痔核出血であった可能性が高い」と思います。
「このまま便潜血検査で陽性にならなかったら・・・」と患者さんは子供を抱きながら涙ぐんでいました。
先日1年経過後のフォローアップとして、大腸内視鏡検査を行いましたがポリープは認めず、元気に生活されていました。
内視鏡医として、とても嬉しく思いました。
4.進行大腸がん
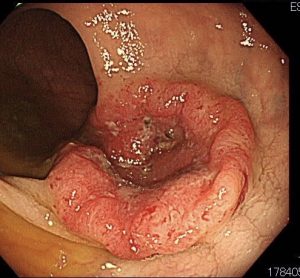
組織検査はGroup5(間違いなく悪性)です。
この腫瘍は、壁深達度が粘膜以深(大腸がんが、粘膜の奥深くまで入っている)ですので、内視鏡的な切除では完治しません。
外科先生に紹介し、全身の転移などを詳細に調べていただいた上で、外科的手術となりました。
幸い多臓器への転移は認めず、元気に退院されたと報告をうけました。
まとめ①
1.胃ポリープ:切除しなくてよいポリープがほとんどです。
ポリープと聞くとイメージが悪いですが、胃の場合は心配いらないことがほとんどです。
2.大腸ポリープ:切除が必要なポリープ(腺腫)と切除しなくてよいポリープ(過形成性ポリープ・炎症性ポリープ)があります。
腺腫でも5㎜以下の小さなポリープは、切除しない病院・クリニックがあります。
本題に戻ります。
どうしてみなさんが、「ポリープを取ってくれなかった」と、不安やモヤモヤした思いをもって過ごすことになるのでしょうか?
本来は、「ポリープがある」と説明をした時点で医療者側が、どの種類のポリープなのかを説明しなければなりません。
そして特にポリープを切除しなかった場合、切除しないで良い理由もしくは経過観察でよい理由をきちんとお話しする必要があります。
「ポリープ」という言葉が、どれだけ患者さんを不安にさせることでしょう。
私達医療者側と患者さんとの間で、「ポリープ」という言葉の意味に乖離が存在しています。
ポリープに対する認識が医療者側と患者さん側で一致すれば、みなさんが次回の胃カメラ・大腸内視鏡検査まで安心して生活できるのではないでしょうか。
最後になりますが、「今後の胃カメラ・大腸内視鏡検査」をどのくらいの頻度で受けていったらよいのかについて言及して終わりたいと思います。
〇 胃カメラ
私は40歳を過ぎた方全員に1年に1度くらい、胃カメラを受けることをお勧めしています。
これはピロリ菌がいる方、ピロリ菌を除菌した方はもちろんですが、もともとピロリ菌がいない方にも同様のお話をしています。
なぜかといいますと、「胃がんはもしできたときに進行が早いから」です。
大腸がんはほとんどが「腺腫がゆっくり大きくなってがんになっていく」ことが大部分であるのに対して、胃がんは特に前兆もなく胃がんができることが多くあります(もちろん腺腫がお進行して胃がんになることもあります)。
一番大切なことは、「現段階で内視鏡で可視することが不可能な腫瘍細胞が胃内ですでに凝集していることがある」かもしれないことです。
このように考えると、胃カメラを毎年受ける目的は「胃がんの予防」ではなく、「早期胃がんをいかに早期に発見できるか」に尽きると思います。
逆に大腸がんは先に述べたように、「腺腫がゆっくり(年単位で)大きくなってがんになっていくケースが大部分である」ために私達は、癌化するタイプのポリープ(つまり腺腫ですね)が発見され切除した時には「1年後に検査をしましょう」と勧めています。
この考えは、大病院の消化器内科の先生から多くの反論があると思われます。
ただ私が腺腫を切除した場合に、1年後のフォローアップをお勧めする2つの理由があります。
1つ目は、先ほどの胃がんと同じように現段階で内視鏡で可視化できない腫瘍細胞が集まっている可能性があるからです。
つまり現段階でポリープがなかったからといって「次の検査は5年後で良い」といった指示は私にはとても怖くて受け入れられないからです。
もう一つは、大腸ポリープ(もしくは大腸がん)が検査のときに見落とされてしまう可能性があるからです。
驚くかもしれないデータを紹介します。
一般的な「内視鏡医が大腸ポリープを見落とす確率は、何と20~25%」と言われています。
これは私達内視鏡医からすると、決して漫然と大腸内視鏡検査をしているからではありません(そのような医師もいるかもしれませんが)。
これは大腸腸管の角度が急峻である部位があることや、大腸ひだのちょうど真裏にポリープができることもあるからです。
私たちのクリニックでは大腸ポリープの見逃しをできるだけ0に近づけようと日々研鑽していますが、それでも「過ちは人の常なり」であることを肝に銘じています。
これまで私は、2万件以上の大腸内視鏡検査をさせていただいてきました。
それでも毎年大腸内視鏡検査を受けている患者さんで、「これは昨年見落としていたかもしれない」という大きさのポリープを発見することがあり、冷や汗をかいたことがあります。。
この理由から、癌化するタイプの腺腫を切除した際は1年後のフォローアップをお勧めしています。
腺腫が一つも認めなかった方でも、数年に1回は大腸内視鏡検査を受けていただくことをお勧めしています。
まとめ②
3.胃カメラは胃がんを早期発見するために、1年に一度受けましょう。
4.大腸カメラは癌化するポリープを切除した場合には大腸がんになることを未然に防ぐために1年後のフォローアップをお勧めしています。
5.大腸内視鏡検査で癌化するポリープが1つも認めなかった場合には、数年に1回の大腸内視鏡検査を受けることをお勧めしています。
以上、長文になりました。最後まで読んでいただきありがとうございました。
このブログが、みなさまの今後の内視鏡検査を受ける目安にしていただけたとしたら、私はこれほど嬉しいことはありません。








