大腸の疾患
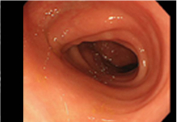
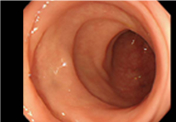
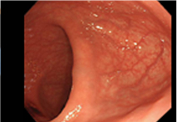
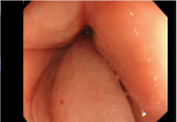
大腸の正常観察画像
-
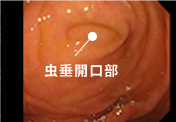
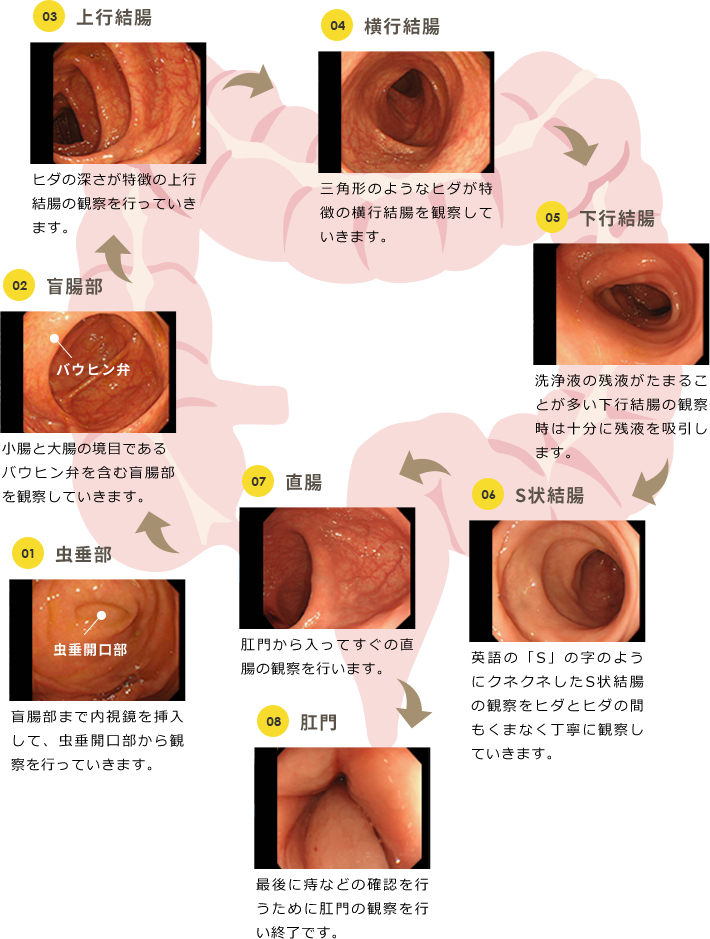
01虫垂部
・・・右下腹部にあり、盲腸の端から細長く飛び出している部分
-
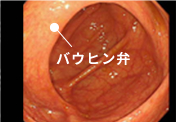
02盲腸部
・・・小腸から続く大腸の始まりの部分
-
03上行結腸
・・・盲腸部から続く大腸の右側の部分
-
04横行結腸
・・・上行結腸から続き、腹部を横切り、下行結腸につながる部分
-
05下行結腸
・・・横行結腸から続く大腸の左側の部分
-
06S状結腸
・・・下行結腸から続く大腸のSの字のように曲がりくねった部分
-
07直腸
・・・S状結腸から続き、直線的に肛門につながる部分
-
08肛門
・・・直腸から続く、消化管の出口部分
横スクロールでご確認いただけます。
-
01虫垂部

盲腸部まで内視鏡を挿入して、虫垂開口部から観察を行っていきます。
-
02盲腸部

小腸と大腸の境目であるバウヒン弁を含む盲腸部を観察していきます。
-
03上行結腸

ヒダの深さが特徴の上行結腸の観察を行っていきます。
-
04横行結腸

三角形のようなヒダが特徴の横行結腸を観察していきます。
-
05下行結腸

洗浄液の残液がたまることが多い下行結腸の観察時は十分に残液を吸引します。
-
06S状結腸

英語の「S」の字のようにクネクネしたS状結腸の観察をヒダとヒダの間もくまなく丁寧に観察していきます。
-
07直腸

肛門から入ってすぐの直腸の観察を行います。
-
08肛門

最後に痔などの確認を行うために肛門の観察を行い終了です。
早期大腸がん
大腸がんは、近年の医療の進歩にもかかわらず、年々かかる人の割合や亡くなる人の割合が増加しています。
2014年時点で女性のがん死亡原因の第1位、男性の第3位となっており、さらに東京オリンピック開催の2020年には男女ともがん死因の第1位になると推察されるくらい激増しているのです。
早期の大腸がんやその前段階である大腸ポリープは、食道や胃と同様に症状として現れることがほとんどありません。
逆に症状のない早い段階で一度大腸内視鏡検査を受けていただければ、内視鏡で切除できる範囲のポリープの段階で発見される確率が高くなり、がんにならずに済むことができます。
健康診断では「便潜血検査」が行われていますが、便潜血では残念ながら早期の大腸がんや大腸ポリープの存在は分かりません。便潜血陰性でも大腸がんや大腸ポリープができていることは少なからず見られますし、便潜血陽性でも大腸ポリープがないこともあります。「便潜血」は、「陽性になったから大腸カメラを受けてみようか」といった動機づけには一役買っていると思いますが、お話ししたように検査そのものの精度はあてになりません。
一番怖いのは、便潜血陰性となったことで「大腸がんやポリープはできていないのだ」と勘違いしてしまい、大腸内視鏡検査を受けるきっかけを失ってしまうことです。便潜血検査の結果にかかわらず、大腸内視鏡検査を行って一人一人にあった定期的なフォローを受けていただきたいと思います。
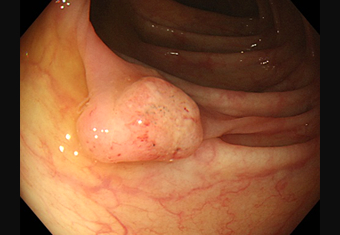
ハイビジョン内視鏡
大腸内視鏡検査を初めて受けた方で、早期大腸がんが見つかりました。
この段階のがんでは、腹痛や嘔吐といった症状は現れません。大腸がんを予防するために、まずは一度内視鏡検査を受けてみよう、というモチベーションが大切になってきます。
進行大腸がん
早期大腸がんを放置していると、がんが粘膜のより深いところに侵入していき進行大腸がんになります。進行大腸がんになると、リンパ節や他の臓器にがんが転移してしまう可能性が高くなり、場合によっては手遅れとなります。
医療技術が進歩した昨今でも大腸がんの死亡者数が増加している理由は、「日本人の食生活の欧米化」にあると考えられます。動物性脂肪の摂取増加、食物繊維の摂取減少といった食生活が、大腸がんのリスクを増加させているのです。
大腸がんを予防するためには、日ごろの食生活を見直し、動物性脂肪(加工肉や乳製品)が多くなっていないか、食物繊維(野菜や海藻類)が不足していないかをチェックし、改善していくことが大切です。そして、まず早いうちに大腸内視鏡検査を受けていただき大腸がんになりそうなポリープを内視鏡で切除することで、未然に大腸がんを防ぐことが可能になります。
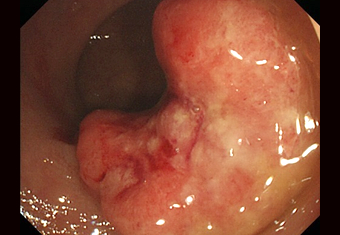
ハイビジョン内視鏡
大腸内視鏡検査を初めて受けた方で、進行大腸がんが発見されました。このように内視鏡検査ではっきりとわかるがんであっても、症状が現れないこともあります。
進行大腸がんが発見されるときは、大腸内視鏡検査をこれまで受けたことがなかった方・もしくは前回の内視鏡検査が十数年前~という場合がほとんどです。
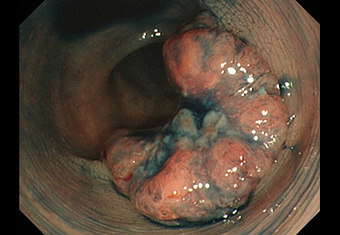
インジゴカルミン特殊染色
インジゴカルミンという特殊染色液を散布すると、がんの境界や凹凸がはっきりしてきます。
大腸腺腫
私たちが一般に「大腸ポリープ」と呼んでいるものです。
大腸腺腫の時点ではがんは含まれていない、良性の状態です。
この大腸腺腫が放置されていると、時間が経つにつれて徐々にポリープが大きくなり、ポリープ(腺腫)内にがんができてくると言われています。
大切なことは、このポリープの段階ならば、内視鏡検査時に切除することができること、そしてポリープを切除することで大腸がんへの進展を未然に防ぐことができることです。
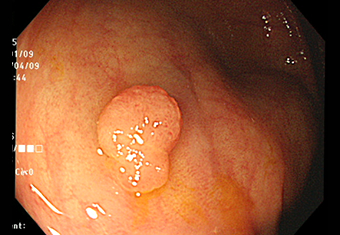
ハイビジョン内視鏡
大腸腺腫(ポリープ)の内視鏡写真です。このポリープであれば、内視鏡検査中にそのまま手術を行うことができます。
早い段階でポリープを見つけ手術することが、直接大腸がん予防になっていきます。
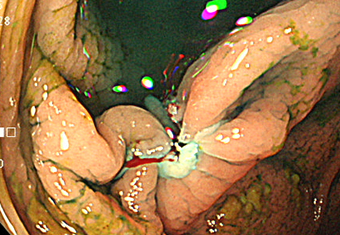
インジゴカルミン特殊染色
ポリープを切除しました。検査中にそのまま切除を行うことができます。
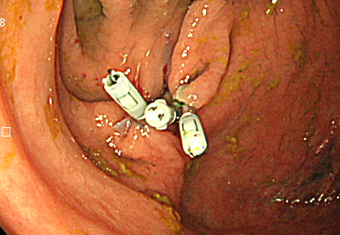
ハイビジョン内視鏡
クリップというホチキスのような器具で傷口を縫い合わせました。
大腸憩室症
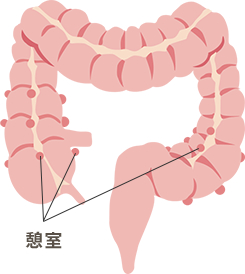
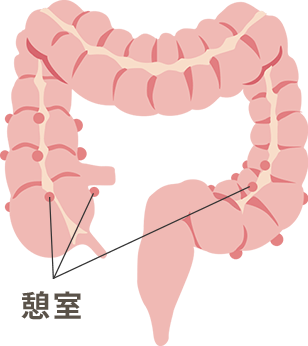 大腸憩室は、大腸壁の一部分が外側に袋状に飛び出たものです。
大腸憩室は、大腸壁の一部分が外側に袋状に飛び出たものです。
内視鏡で腸内から観察すると、逆に「くぼみ」のようにへこんでみえます。一度できた憩室はなくなることはなく、ずっと残っています。
全人口の約10%の頻度で発見されると言われていますが、私たちが検査をしているともっと高い頻度で見つかっている印象があります。
以前は日本人には少ない疾患と言われていましたが、食生活の欧米化に伴い増加傾向となっています。特に動物性脂肪(乳製品)や加工肉(ハムやソーセージ)の摂取の増加、食物繊維摂取の減少により、憩室ができやすい体質になってきていると考えられます。
憩室があること自体は症状もありませんが、まれに憩室に炎症が起きる「憩室炎」を発症すると、腹痛を生じることがあります。また憩室から出血が起きる「憩室出血」を発症すると、下血が生じることがあります。このように炎症や出血の原因になりますので、憩室はないに越したことはありません。
さらに憩室がある人は、大腸ポリープもできやすいと言われています。
大腸の憩室やポリープは普段の生活習慣、特に食生活が大きく影響しています。今のうちから生活習慣を見直して、憩室ができるのを予防していくこと、すでに憩室ができている人はこれ以上憩室を増やさないことが大切です。
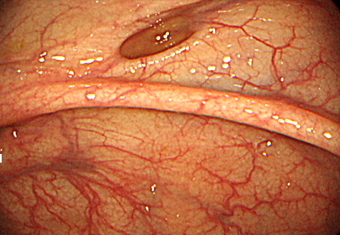
ハイビジョン内視鏡
上行結腸にみられた大腸憩室です。大腸内視鏡で大腸内を観察すると、えくぼのようにくぼんで見えます。
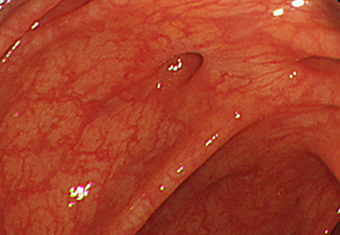
ハイビジョン内視鏡
「便通がいつも整わない」、特に便秘傾向にある人に憩室ができやすくなっています。
憩室炎や憩室出血の原因になることがありますので、これ以上憩室を増やさないように食生活を見直していきましょう。
潰瘍性大腸炎
潰瘍性大腸炎は、大腸の粘膜に「びらん」や「潰瘍」ができる、慢性的な炎症性の大腸疾患です。原因はこれまではっきりとは分かっておらず、国の難病疾患である「特定疾患」に分類されています。
日本の潰瘍性大腸炎の患者登録者数は、約16~17万人(平成25年)と言われています。頻度としては1000人に1人程度という計算ですが、年々患者数は増加しており、最近は珍しい疾患というイメージはなくなってきました。発症年齢は20代にピークが診られますが、若年者から高齢者まで発症します。頻回の下痢や下血、腹痛といった症状が慢性的に続き、日常生活に支障をきたすことも多くみられます。
現在さまざまな研究から潰瘍性大腸炎の原因として、腸内細菌の関与や、もともとの自己を外敵から守るための免疫機構(自己免疫反応)の異常、あるいは食生活の欧米化(乳製品や肉類の過剰摂取)などの関与が考えられるようになってきました。
また、潰瘍性大腸炎の炎症が10年20年という長期間コントロールされていないと、大腸粘膜が持続的にダメージを受けて、大腸がんが発症してくることがあります。
「長期間下痢や下血が続いてよくならない」ことがありましたら、潰瘍性大腸炎を除外するためにも一度大腸内視鏡検査をお勧めします。一般的な全大腸内視鏡検査は40歳前後からお勧めしていますが、下痢や下血が長期間持続する場合には若くても1度受けておくのがよいと思います。
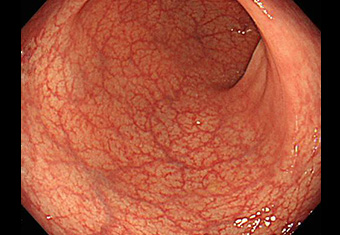
ハイビジョン内視鏡
正常な大腸内視鏡写真です。大腸粘膜の血管がきれいに透けて見えています。
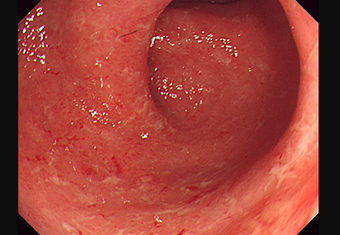
ハイビジョン内視鏡
潰瘍性大腸炎の内視鏡写真です。
正常の大腸粘膜と違い、血管が見えなくなり、びらん(粘膜のただれ)や出血がみられています。ひどくなると潰瘍を形成してくることもあります。
下痢や排便時の出血が長期間続く場合には、一度大腸内視鏡検査を受けておく方がよいでしょう。
直腸カルチノイド
直腸カルチノイドは、比較的珍しい消化管腫瘍の1つです。カルチノイドとは、「がんもどき」つまり「がんみたいなもの」という意味になります。
大きさが10mm未満のものはリンパ節転移や肝臓への転移を起こすことはほとんどないと言われています。
しかし大きさが10mm以上になってくると、リンパ節や肝臓への転移を起こしやすくなりますので、「がん」と同等のイメージをもっていた方がよいかもしれません。
腫瘍の大きさで良性・悪性の性質の違い、さらに治療方針が変わってきますので、内視鏡検査を受けて、腫瘍が小さいうちに発見することが大切な疾患といえます。
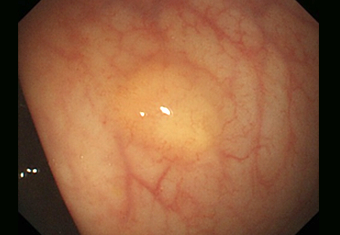
ハイビジョン内視鏡
直腸に見られたカルチノイドです。やや黄色調の、なだらかな盛り上がりをしているものが多くみられます。
腫瘍の大きさや全身検査によって、内視鏡で切除できる場合と、外科的手術やそのほかの治療が必要となってくる場合に分かれます。
直腸潰瘍
直腸下部に認められることが多い、浅い潰瘍性の病変です。
自覚症状がないことがほとんどですが、時々潰瘍から出血することがあります(まれに大量の下血となり貧血をきたすこともあります)。
ご高齢の方や栄養不足の方に生じる病変のこともありますが、原因がはっきりしないこともあります。
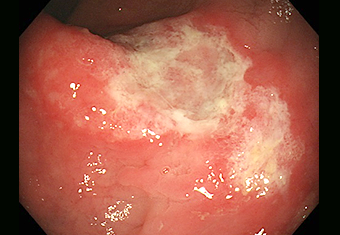
ハイビジョン内視鏡
直腸に浅い潰瘍を認めました。便秘や栄養状態など、潰瘍ができる原因を調べることが大切です。まれに潰瘍から出血することがあり、貧血の原因になることもあります。
大腸脂肪腫
脂肪種は比較的珍しい疾患とされており、消化管腫瘍のうちの約3%程度と言われています。
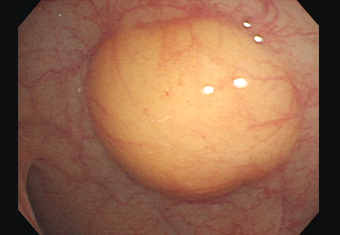
ハイビジョン内視鏡
横行結腸に認めた、脂肪腫です。黄色調のなだらかな隆起をしています。現在、大腸の管腔を塞いでしまうほどの大きさではありませんが、定期的な観察は必要になります。
大腸メラノーシス
大腸の粘膜が黒ずんだように沈着した状態を、大腸メラノーシスといいます。
原因のほとんどは、便秘薬です。便秘薬の中で大腸を刺激する種類には、センナや大黄という物質が含まれており、これが大腸粘膜の色素沈着を起こします。
これそのもので症状が現れることはなく、大腸内視鏡で観察することで初めて分かります。
大腸を刺激する便秘薬は連用しているとこのメラノーシスを起こすだけでなく、大腸がだんだんと刺激に鈍くなってきます。するとこの便秘薬が利かなくなり、内服量が増えてしまいます。
大腸メラノーシスが見つかった場合には、便秘薬の使用方法・内服量を一度確認しましょう。そして生活習慣と便秘薬の種類を見直し、大腸刺激性の下剤の使用頻度を減らしていきましょう。
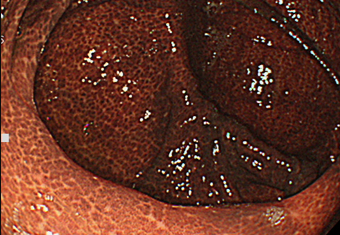
ハイビジョン内視鏡
大腸粘膜が色素沈着し、黒ずんで見えます。これまでかなりの長期間、大腸刺激性の便秘薬を常用してきたようです。食生活の改善や他の種類の便秘薬に変え、常用していた便秘薬の量を減らしていくことで、メラノーシスの改善が見込まれます。
センナや大黄といった成分が含まれた「大腸刺激性」の便秘薬やアロエの長期間摂取が原因となります。