ピロリ菌検査・除菌治療
HELICOBACTER PYLORI TEST AND DISINFECTION THERAPY
胃内視鏡検査による
ピロリ菌外来
HELICOBACTER PYLORI OUTBREAK BY GASTROSCOPY

胃がんの原因の多くを占めるピロリ菌ですが、
名前は聞いたことがあっても詳しいことまでは以外と知らない方が多くいることも事実です。


昨今、胃がんや胃十二指腸潰瘍の原因はピロリ菌が多くを占めるという認識が広まり、
みなさまの方から「ピロリ菌の検査や除菌治療はやっていますか?」と聞かれることが多くなってきました。
以前はピロリ菌除菌の保険診療での適応範囲が狭かったために、ピロリ菌除菌は積極的に行われておりませんでした。具体的には、大まかに
- 1.胃潰瘍や十二指腸潰瘍があった場合
- 2.早期胃がんを内視鏡治療した場合
といった状況の際にピロリ菌の感染診断と除菌治療が行われてきました(他の疾患にもいくつか除菌適応がありますが、ここでは割愛します)。
しかし平成25年2月からは、保険診療でのピロリ菌の判定・除菌治療の適応範囲が広がりました。
つまり現在では、胃内視鏡検査を行ってピロリ菌が原因と思われる胃炎が認められた場合には、ピロリ菌の感染診断が行えるようになっています。
そしてピロリ菌陽性と診断された場合は、保険診療で除菌治療ができます。ただし、胃炎の診断は胃カメラを行った上で判断することが前提となりますので、胃カメラを行わずにピロリ菌診断や除菌治療を保険診療で行うことはできません。
ヘリコバクター・
ピロリ菌について
ABOUT HELICOBACTER PYLORI BACTERIA
ピロリ菌は1983年にオーストリアのロビン・ウォレンとバリー・マーシャルにより発見されました。
約3×0.5μmの大きさのらせん状をした細菌で、4~8本のしっぽがあります。このしっぽを「ヘリコプターのように」回転させて移動することから、ヘリコバクター・ピロリと名づけられました。
日本では年齢とともにピロリ菌を持っている人が増えていき、40歳以上では約70%の感染率で、全国民の約半数が感染しているとされています。
現在は、およそ自分の年齢くらいの感染率(40歳であればだいたい40%)と覚えていただけたらと思います。
人から人への経口感染(口から口)や井戸水などの水からの感染がほとんどで、家族内での父母や祖父母から子供への感染(食べ物の口移しなど、一度口へ入れた食べ物を子供に与えること)、幼稚園や保育園などで口に入れたおもちゃを共有することなどで多くが5歳までの幼少時に感染します。免疫力がついた成人になってからの感染はほとんどみられません。
ピロリ菌が胃に感染していると慢性活動性胃炎と呼ばれる持続的な炎症を引き起こし、次第に胃粘膜が萎縮(胃粘膜が薄くなる)していきます。
萎縮とは「胃の老化現象」であり、胃酸の分泌が減少していき、消化不良や胃の不快感などの症状が出現するようになります。
一度ピロリ菌に感染すると、年齢とともに胃粘膜の萎縮(胃の老化)が次第に進んでいき、強い胃粘膜の炎症が持続することで胃がんの発生リスクがより高くなることがわかっています。
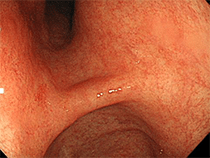
萎縮性胃炎の方の内視鏡写真です。実際に内視鏡観察を行うことで、
萎縮があるかないかやその萎縮の程度、
そしてピロリ菌感染の検査も行うことができます。
萎縮がさらに進行すると、胃粘膜が腸の粘膜に置き換わる「腸上皮化生」という状態になってしまいます。この状態になるとピロリ菌が生息できないほど胃粘膜の荒れた状態となっているので、ピロリ菌が自然消失していることがあります。
このような腸上皮化生の状態となっている場合には「ピロリ菌陰性」と判定されることがありますが、実は最も胃がんが発生するリスクが高い状態ですので、判定結果に注意が必要です。
つまり胃がんの早期発見と胃がんのリスクを減らすためには以下の2つが大切になってきます。
01
内視鏡検査で胃の萎縮の有無とその程度、腸上皮化生の有無を確認し、
定期的に胃カメラを受けていくこと
02 ピロリ菌診断と除菌治療
ピロリ菌除菌前には、まず胃カメラを必ず行い、萎縮性胃炎の評価・胃内分布などや胃がんの有無を詳細に調べておくことが大切です。
胃カメラを行わないでピロリ菌判定だけを行うこと(採血・尿検査や尿素呼気試験などで)は、「ピロリ菌陰性」と診断された場合にも実は胃がんのリスクが最も高い「腸上皮化生」の状態のこともありますし、何より「胃がんがあるかもしれない」にも関わらず除菌治療だけ行って満足しているというとても恐ろしい行為だと思われます。
当院では、胃カメラを行わずにピロリ菌診断のみを行う医療行為はリスクが高く、絶対に行うべき医療行為ではないと考え行っておりません。
ピロリ菌感染者は、ピロリ菌に感染したことがない人と比べて胃がんのリスクは10倍以上高いと報告されています。除菌治療が成功すると胃がんの発生リスクは低下しますが、1度進んだ胃粘膜の萎縮は残ることが大部分のため、除菌が成功した後も胃がんが発生しないかを見るために定期的な胃カメラを受けることが胃がんの早期発見にはとても重要となります。
将来の胃がんのリスクを減らすためにも、是非とも一度は内視鏡専門施設で詳細な内視鏡検査を受け、自分の胃の中がどのような状態なのか把握し、胃がんの早期発見、早期治療のためにも胃カメラを定期的に受けていくことをお勧めいたします。
ピロリ菌陰性の方、除菌薬を内服した方・
除菌成功した方も胃がんの発生に要注意!
BEWARE OF THE INCIDENCE OF STOMACH CANCER!


平成25年2月からピロリ菌除菌の保険適用が拡大されたことから、最近ではピロリ菌除菌治療を受けた方、除菌治療が成功したという方が以前に比べてとても多くなってきました。
この傾向はとても喜ばしいことなのですが、除菌治療が広まることによって新たな問題が出てくるようになりました。

- 除菌治療のやりっぱなしで除菌判定を行っていない
- 中途半端な判定方法でしか除菌判定を行っていないことがまず挙げられ、さらには最も大切で忘れてはならないことである、
- その後の定期的な胃カメラでのフォローができていない
01
ピロリ菌陽性と診断され除菌薬を内服したが、そのまま除菌できたかどうかの
判定を受けていない(その後の定期的な内視鏡検査も受けていない)
この場合は、そもそもピロリ菌の除菌が成功していない可能性(除菌成功率は薬の種類と個人差により70~90%であり、除菌薬を飲めば必ず除菌できるものではないのです)が十分あります。「ピロリ菌の除菌薬を飲んだから、もう胃がんの心配はなくなった」といった勘違いをしている方は、むしろこれまで胃カメラを受けたことがない方よりも危険かもしれません。
02 除菌薬を内服して除菌判定をしたが、除菌判定の方法が適切ではなかった
除菌後に一応判定は受けたものの、その除菌判定を採血で行ったり、胃カメラでの組織検査のみで行っていたりときちんとした適切な判定がされていない場合も少なくありません。また、最も精度の高い除菌判定方法である尿素呼気試験(呼気で除菌判定する方法)でも精度が95%程度であるため、約5%前後の方が偽陰性(ピロリ菌が実際はまだ消えていないのに陰性と判定されること)となってしまいます。そのため、その後の定期的な胃カメラを受けていないと「除菌は成功した」と間違ったまま思い過ごしてしまう可能性があります。除菌後も定期的に胃カメラを受けていれば胃粘膜の状態から偽陰性に気づくことがありますので、除菌後の定期的な胃カメラは早期胃がんの発見対策と共にとても大切です。
03
ピロリ菌除菌薬を内服して「除菌成功」と判定され、その後内視鏡検査を
受けなくなった
「ピロリ菌が消えたのだから、今後胃がんにはならないだろう」といった勘違いからその後の定期的な内視鏡検査を受けなくなってしまうことがあります。確かに除菌が成功すると胃がんの発生リスクは3,4割程低下しますが、全くのゼロにはなりません。
除菌が成功すると胃粘膜萎縮や胃炎の活動性の改善がみられることもありますが、胃粘膜の萎縮(老化)がずっと残ることが多いとされています。胃がん発生の直接的な原因はピロリ菌の有無ではなく、萎縮・腸上皮化生の度合いになりますので、ピロリ菌除菌が成功した方こそ、定期的な胃内視鏡検査を受けてしっかりと胃がんの早期発見に努めるべきだと思われます。
除菌が成功したことで胃がんのリスクがなくなったと勘違いして、以後の内視鏡検査を受けなくなることはとても怖いことなのです。
また、「ピロリ菌陰性」と判定されたので、その後の内視鏡検査は受けなくなったという方も時々目にします。「ピロリ菌がいないのだから、胃がんにはならないだろう」という勘違いです。ここで大切なことは、必ずしも「ピロリ菌陰性=ピロリ菌がもともといない」ではないことです。ピロリ菌陰性の判定には、
- 1.もともとピロリ菌に感染していない場合
- 2.ピロリ菌に感染していたけど、萎縮・腸上皮化生が進行してピロリ菌がいなくなった場合
の2つがあります。
1の場合は胃がんの発生リスクは低いですが、逆に2の場合は、実は胃がんが発生するリスクが最も高い状態であることを忘れてはいけません。
以上1〜3の問題点について述べましたが、最も問題となる点は
自己の判断で「胃カメラでの定期観察を受けていない」ことです。
中途半端にピロリ菌検査だけをしてその後の内視鏡検査を受けなかったがために、後々胃がんが発生してしまったのならば、悲劇としかいいようがありません。しかも内視鏡検査を受けていないと、胃がんが発生していることにも気が付かないかもしれません(何度もお話ししているようにかなり進行しないと症状が出てきません)。
しかし逆に言いますと、「ピロリ菌検査を受けると同時に、内視鏡検査を定期的に受けていく」ことを徹底していれば、胃がんのリスクを最小限のものに抑えることが可能と言えますし、早期発見・早期治療が可能となります。
現代の医療は進歩しており、胃がんは除菌治療によりリスクを低下させることができる時代となってきました。そして、内視鏡技術の向上により早期の段階での胃がんの発見が可能となってきました。ピロリ菌検査と内視鏡検査を上手に活用して、「胃がんを早期発見・早期治療し、胃がんで亡くならない」ように心がけていきましょう。

萎縮性胃炎が目立つ、内視鏡写真です。
胃の萎縮が目立ち、ピロリ菌陽性でした。除菌治療を行い、
今後は除菌判定や内視鏡での定期観察が大切になります。
内視鏡観察による胃粘膜の状態・ピロリ菌検査の結果により、人それぞれ定期観察方法が変わってきます。
胃カメラ・ピロリ菌検査後は、担当医から
「今後どのくらいの検査間隔が必要か?」 「生活で注意する点はどのようなことなのか?」
などの説明をいたしますので、ご安心ください。











