一般診療
GENERAL PRACTICE
バレット食道
食道に関する項目
目次

胸やけ、呑酸症状の原因として最も多い疾患が逆流性食道炎などの胃食道逆流症です。
逆流性食道炎は、胃酸を増やす食事の摂取や暴飲暴食、ストレス、肥満や加齢などによる食道裂孔ヘルニア、糖尿病などによる消化管運動機能低下などが原因となりますが、近年、日本で増加している疾患です。この逆流性食道炎と関連が深いと言われているバレット食道をご存知でしょうか。以下で詳しく解説致します。
逆流性食道炎は、胃酸を増やす食事の摂取や暴飲暴食、ストレス、肥満や加齢などによる食道裂孔ヘルニア、糖尿病などによる消化管運動機能低下などが原因となりますが、近年、日本で増加している疾患です。この逆流性食道炎と関連が深いと言われているバレット食道をご存知でしょうか。以下で詳しく解説致します。
食道ってどんな臓器?
食道は、咽頭(のど)と胃の間をつないでいる筒状の臓器です。口から食べた食べ物を胃に運ぶ働きをします。
咽頭(のど)に近い側から胃に近い側までを場所によって、便宜上、「頚部食道」、「胸部食道」、「腹部食道」と分類しますが、その機能に違いはありません。
食道と胃のつながり目の部位を食道胃接合部(esophagogatric junction:EGJ)といいます。ここには下部食道括約筋と呼ばれる筋肉が存在し、食道と胃のつなぎ目を締め付けることで、胃酸などの胃内容物が食道に逆流するのを防いでいます。
咽頭(のど)に近い側から胃に近い側までを場所によって、便宜上、「頚部食道」、「胸部食道」、「腹部食道」と分類しますが、その機能に違いはありません。
食道と胃のつながり目の部位を食道胃接合部(esophagogatric junction:EGJ)といいます。ここには下部食道括約筋と呼ばれる筋肉が存在し、食道と胃のつなぎ目を締め付けることで、胃酸などの胃内容物が食道に逆流するのを防いでいます。
食道裂孔ヘルニア・逆流性食道炎とは?
加齢や食生活の欧米化などの生活習慣により肥満や内臓脂肪の増加を来すと、食道と胃のつながり目である食道胃接合部(EGJ)に緩みが生じ、胃酸などの胃内容物が食道に容易に逆流するようになります。この食道胃接合部(EGJ)のゆるみを食道裂孔ヘルニアといいます。食道に胃酸が逆流することで胸やけや呑酸症状などの症状や食道粘膜に炎症を来す疾患の1つが逆流性食道炎です。
詳細は「逆流性食道炎」の項で説明しています。興味がある方はそちらもご覧下さい。
詳細は「逆流性食道炎」の項で説明しています。興味がある方はそちらもご覧下さい。
バレット食道とは?
胃の粘膜は円柱上皮という細胞から出来ており、胃酸を分泌するだけでなく、自身が分泌した胃液から胃粘膜を保護するための粘液も分泌しています。このため、胃粘膜は自身が出した胃液で荒れることはありませんが、粘液の分泌が低下したり、胃酸の分泌が多くなった場合(胃酸過多の状態となった場合)は、胃の粘膜も胃酸で荒れることがあります。
一方、食道の粘膜は扁平上皮という体の皮膚と同じ細胞から出来ているため、主成分が塩酸である胃酸が逆流し、食道粘膜に触れると、胸やけや呑酸、胸部不快感、みぞおちの痛みなどの症状を来す逆流性食道炎を引き起こします。
手などの皮膚に塩酸がかかるとヤケドをしますが、それと同じことが食道で起きるイメージです。食道は食べ物がスムーズに通過できるように粘膜から粘液を出しますが、食道が出す粘液は胃の粘液と異なり、胃酸から粘膜を保護する作用を持たないため、胃酸の逆流で容易に炎症を来してしまいます。
逆流性食道炎により食道下部の粘膜が炎症を繰り返すと、その炎症の治癒・修復の過程で、食道粘膜が本来の扁平上皮ではなく、胃の粘膜細胞である円柱上皮に置き換わって修復されることがあります
。この食道粘膜が扁平上皮ではなく、円柱上皮に置き換わった部分をバレット食道といいます。繰り返す胃酸逆流による刺激から食道粘膜を守るために、食道粘膜自体が胃粘膜に置き換わったというイメージです。
一方、食道の粘膜は扁平上皮という体の皮膚と同じ細胞から出来ているため、主成分が塩酸である胃酸が逆流し、食道粘膜に触れると、胸やけや呑酸、胸部不快感、みぞおちの痛みなどの症状を来す逆流性食道炎を引き起こします。
手などの皮膚に塩酸がかかるとヤケドをしますが、それと同じことが食道で起きるイメージです。食道は食べ物がスムーズに通過できるように粘膜から粘液を出しますが、食道が出す粘液は胃の粘液と異なり、胃酸から粘膜を保護する作用を持たないため、胃酸の逆流で容易に炎症を来してしまいます。
逆流性食道炎により食道下部の粘膜が炎症を繰り返すと、その炎症の治癒・修復の過程で、食道粘膜が本来の扁平上皮ではなく、胃の粘膜細胞である円柱上皮に置き換わって修復されることがあります
。この食道粘膜が扁平上皮ではなく、円柱上皮に置き換わった部分をバレット食道といいます。繰り返す胃酸逆流による刺激から食道粘膜を守るために、食道粘膜自体が胃粘膜に置き換わったというイメージです。
バレット食道の内視鏡診断
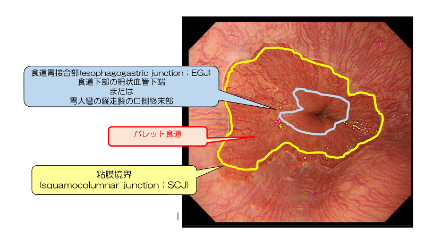
食道胃接合部(EGJ)は、胃内視鏡検査(胃カメラ)で観察したときに「食道下部の柵状血管の下端」または「胃の大弯の縦走ひだの口側終末部」と定義されています。正常な食道胃接合部(EGJ)は食道と胃の粘膜境界(squamocolumnar junction:SCJ)がほぼ一致していますが、逆流性食道炎により食道下部の粘膜が扁平上皮から円柱上皮に置き換わると、この食道と胃の粘膜境界(SCJ)が食道胃接合部(EGJ)から上方(口側)へ移動するため、食道胃接合部(EGJ)と食道胃粘膜境界(SCJ)にずれが生じます。
この食道胃接合部(EGJ)と食道胃粘膜境界(SCJ)の間の粘膜をバレット粘膜といい、バレット粘膜をもつ食道をバレット食道といいます。
バレット粘膜が全周性に3cm以上存在する食道をLSBE(Long Segment Barrett’s Esophagus)、バレット粘膜が3cm未満と短い範囲にしかないか、あるいは3cmを超える部分が一部分にあっても全周性にないものをSSBE(Short Segment Barrett’s Esophagus)といいます。日本ではLSBEよりSSBEの頻度が高いと言われています。
この食道胃接合部(EGJ)と食道胃粘膜境界(SCJ)の間の粘膜をバレット粘膜といい、バレット粘膜をもつ食道をバレット食道といいます。
バレット粘膜が全周性に3cm以上存在する食道をLSBE(Long Segment Barrett’s Esophagus)、バレット粘膜が3cm未満と短い範囲にしかないか、あるいは3cmを超える部分が一部分にあっても全周性にないものをSSBE(Short Segment Barrett’s Esophagus)といいます。日本ではLSBEよりSSBEの頻度が高いと言われています。
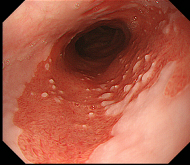
LSBE(Long Segment Barrett’s Esophagus)
3cm以上のバレット粘膜を認め、LSBEの所見です。
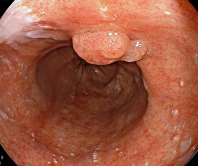
バレット食道に発生した食道腺がん
LSBEのバレット粘膜に隆起性のバレット腺癌を認めました。
バレット食道と食道がんの関係
バレット食道それ自体は生命に直接関わるような病気ではありませんが、将来、食道がん(バレット食道がん、食道腺がん)を来す可能性がある病変です。
日本人に多い食道がんは、食道本来の粘膜である扁平上皮ががん化して発生する食道扁平上皮がん(食道がんの約90%)ですが、バレット食道から発生する食道がんは、粘膜が円柱上皮に置き換わっているため、胃がんと同じ腺がんとなります。食道腺がんは日本人では約10%と、食道扁平上皮がんに比べるとはるかに少ないですが、近年の食生活の欧米化やそれに伴う肥満の増加により日本でも増加傾向の要注意のがんの1つです。欧米では食道がんの50%以上が食道腺がんと言われています。
その発がんのメカニズムはまだ十分に解明されていませんが、食道腺がんは、胃酸が食道に逆流する逆流性食道炎とそれに伴う食道の慢性的な炎症が原因となりバレット食道が形成され、それに何らかの原因で遺伝子異常が加わることで発生すると考えられています。バレット食道に喫煙が加わると、がん化のリスクは更に高まると言われています。日本の研究では、バレット食道の食道腺がんの発がん率は年率1%未満と報告されており、その発がん率はそれ程高く無いと考えられていますが、欧米のデータでは健康な人に比べてバレット食道のある患者さんの食道腺がんの発生リスクは30~125倍高いという報告もあります。
バレット食道の中でもバレット粘膜が全周性に3cm以上存在する食道であるLSBE(Long Segment Barrett’s Esophagus)では癌化のリスクが高いと報告されており、バレット食道がある場合は少なくとも年1回の胃内視鏡検査(胃カメラ)での経過観察が望ましいと考えられます。
日本人に多い食道がんは、食道本来の粘膜である扁平上皮ががん化して発生する食道扁平上皮がん(食道がんの約90%)ですが、バレット食道から発生する食道がんは、粘膜が円柱上皮に置き換わっているため、胃がんと同じ腺がんとなります。食道腺がんは日本人では約10%と、食道扁平上皮がんに比べるとはるかに少ないですが、近年の食生活の欧米化やそれに伴う肥満の増加により日本でも増加傾向の要注意のがんの1つです。欧米では食道がんの50%以上が食道腺がんと言われています。
その発がんのメカニズムはまだ十分に解明されていませんが、食道腺がんは、胃酸が食道に逆流する逆流性食道炎とそれに伴う食道の慢性的な炎症が原因となりバレット食道が形成され、それに何らかの原因で遺伝子異常が加わることで発生すると考えられています。バレット食道に喫煙が加わると、がん化のリスクは更に高まると言われています。日本の研究では、バレット食道の食道腺がんの発がん率は年率1%未満と報告されており、その発がん率はそれ程高く無いと考えられていますが、欧米のデータでは健康な人に比べてバレット食道のある患者さんの食道腺がんの発生リスクは30~125倍高いという報告もあります。
バレット食道の中でもバレット粘膜が全周性に3cm以上存在する食道であるLSBE(Long Segment Barrett’s Esophagus)では癌化のリスクが高いと報告されており、バレット食道がある場合は少なくとも年1回の胃内視鏡検査(胃カメラ)での経過観察が望ましいと考えられます。
バレット食道の症状について
バレット食道それ自体は、症状を来しませんが、バレット食道の発生には逆流性食道炎が関与しており、胸やけや呑酸(酸っぱいものが上がる)などの症状を伴うことがあります。症状を伴わない逆流性食道炎もあるため、検診目的で受けた胃内視鏡検査(胃カメラ)で偶然バレット食道が指摘される場合もあります。
バレット食道は食道腺がんのリスクファクターとなるため、無症状であっても40歳を過ぎれば、胃内視鏡検査(胃カメラ)を定期的に受けることをお勧め致します。
バレット食道は食道腺がんのリスクファクターとなるため、無症状であっても40歳を過ぎれば、胃内視鏡検査(胃カメラ)を定期的に受けることをお勧め致します。
バレット食道のリスクファクターについて
バレット食道は元々ピロリ菌感染の少ない欧米人に多く、欧米人では食道がんの50%以上がバレット食道から発生する食道腺がんであると報告されています。
一方、日本人では食道がんの約90%が食道本来の粘膜である扁平上皮由来の食道扁平上皮がんであり、食道腺がんは約10%と欧米人と比べると少ないと言われています。しかし、近年、日本でも生活習慣の欧米化やピロリ菌感染の低下により、逆流性食道炎が増加し、それに伴いバレット食道も増加しています。このため、将来、日本でも食道腺がんは増加していくと考えられており、注意が必要です。
食道腺がんを予防するために最も大切なことは、逆流性食道炎の段階でしっかり治療を行い、バレット食道ができることを予防することです。症状がなくても定期的に胃内視鏡検査(胃カメラ検査)を受け、バレット食道の原因となる逆流性食道炎や食道裂孔ヘルニアがないかどうかを評価することが大切です。
バレット食道の原因となるリスクファクターには、次のようなものがあります。
一方、日本人では食道がんの約90%が食道本来の粘膜である扁平上皮由来の食道扁平上皮がんであり、食道腺がんは約10%と欧米人と比べると少ないと言われています。しかし、近年、日本でも生活習慣の欧米化やピロリ菌感染の低下により、逆流性食道炎が増加し、それに伴いバレット食道も増加しています。このため、将来、日本でも食道腺がんは増加していくと考えられており、注意が必要です。
食道腺がんを予防するために最も大切なことは、逆流性食道炎の段階でしっかり治療を行い、バレット食道ができることを予防することです。症状がなくても定期的に胃内視鏡検査(胃カメラ検査)を受け、バレット食道の原因となる逆流性食道炎や食道裂孔ヘルニアがないかどうかを評価することが大切です。
バレット食道の原因となるリスクファクターには、次のようなものがあります。
【バレット食道のリスクファクター】
- 肥満
- 胸の当たりが痛む(食後、前かがみの姿勢、横になる等で悪化する)
- 高齢
- 男性
- 喫煙
- ピロリ菌未感染
- ピロリ菌除菌後
バレット食道の治療について
バレット食道そのものに対する治療は現時点では有効なものがなく、一度発生したバレット食道は残念ながら改善することはありません。バレット食道には逆流性食道炎を伴うことが多いため、逆流性食道炎に対する治療が中心となります。
また、バレット食道からの発がんを予防する有効な方法も現時点ではありません。
胸やけなどの逆流性食道炎の症状がある方はもちろんのこと症状がなくても定期的に胃内視鏡検査(胃カメラ検査)を受け、バレット食道の原因となる逆流性食道炎や食道裂孔ヘルニアがないかどうかを評価し、将来のリスクを把握しておくことが大切です。
バレット食道の原因となる逆流性食道炎は、胃酸を増やす食事の摂取や暴飲暴食、ストレス、肥満や加齢などによる食道裂孔ヘルニア、糖尿病などによる消化管運動機能低下などが原因となるため、生活習慣の改善や食生活の改善なども日頃から意識するのも大切です。
胃内視鏡検査(胃カメラ検査)で逆流性食道炎や食道裂孔ヘルニアを指摘された場合は、生活習慣を改める良い機会です。現在の習慣を一度見直し、将来のリスクの低減を目指しましょう。
また、胸やけや呑酸症状などの逆流性食道炎の症状があるときは、胃酸が増える食事(高塩分食、高脂肪食、アルコール、チョコレート、コーヒー、炭酸飲料、柑橘類、揚げ物、熱いもの、辛いもの)の摂取も控えましょう。また、食道裂孔ヘルニアがある場合は、食後すぐに横にならない、胃酸が出やすくなる食事やアルコールの摂取を控える、定期的な運動を行い内臓脂肪を減らす、腹式呼吸を意識するなども併せて行いましょう。
胃酸が逆流しにくいような習慣、体づくりをすることが大切です。肥満傾向にある人ほど、腹腔内で胃が圧迫され胃酸が逆流し、逆流性食道炎を発症しやすくなります。また、お年寄りの方に多い、前かがみの姿勢も逆流しやすくなります。
食生活や生活習慣の改善でもよくならない場合は、薬の内服を併用することで改善する可能性があります。一度、当クリニックへご相談ください
また、バレット食道からの発がんを予防する有効な方法も現時点ではありません。
胸やけなどの逆流性食道炎の症状がある方はもちろんのこと症状がなくても定期的に胃内視鏡検査(胃カメラ検査)を受け、バレット食道の原因となる逆流性食道炎や食道裂孔ヘルニアがないかどうかを評価し、将来のリスクを把握しておくことが大切です。
バレット食道の原因となる逆流性食道炎は、胃酸を増やす食事の摂取や暴飲暴食、ストレス、肥満や加齢などによる食道裂孔ヘルニア、糖尿病などによる消化管運動機能低下などが原因となるため、生活習慣の改善や食生活の改善なども日頃から意識するのも大切です。
胃内視鏡検査(胃カメラ検査)で逆流性食道炎や食道裂孔ヘルニアを指摘された場合は、生活習慣を改める良い機会です。現在の習慣を一度見直し、将来のリスクの低減を目指しましょう。
また、胸やけや呑酸症状などの逆流性食道炎の症状があるときは、胃酸が増える食事(高塩分食、高脂肪食、アルコール、チョコレート、コーヒー、炭酸飲料、柑橘類、揚げ物、熱いもの、辛いもの)の摂取も控えましょう。また、食道裂孔ヘルニアがある場合は、食後すぐに横にならない、胃酸が出やすくなる食事やアルコールの摂取を控える、定期的な運動を行い内臓脂肪を減らす、腹式呼吸を意識するなども併せて行いましょう。
胃酸が逆流しにくいような習慣、体づくりをすることが大切です。肥満傾向にある人ほど、腹腔内で胃が圧迫され胃酸が逆流し、逆流性食道炎を発症しやすくなります。また、お年寄りの方に多い、前かがみの姿勢も逆流しやすくなります。
食生活や生活習慣の改善でもよくならない場合は、薬の内服を併用することで改善する可能性があります。一度、当クリニックへご相談ください
当クリニックの胃内視鏡検査(胃カメラ検査)の特徴
症状の原因が特定できれば、治療が可能ですが、胃や腸に症状の原因がないかを診断する為には、内視鏡検査などでの原因検索が必要です。
当クリニックでは、「苦しさと痛みに配慮した胃大腸内視鏡検査」を患者様に提供することを第一に考え、皆様から検査後に「思った以上に楽だった」と思っていただける内視鏡検査を実践しています。当クリニックの内視鏡専門医は、臓器のポイント毎にどのような内視鏡操作を行えば苦しさと痛みに配慮した検査になるのかを熟知しております。これまで培ってきた内視鏡技術の経験を十分に活かし、検査を行っています。安心してお任せください。
また、最新の機器を使用し、その知識と技術を駆使して正確な内視鏡診断を行っています。皆様が消化管がんにかかり健康を損ねることがないよう最大限のサポートが出来るよう日々努力しております。まずはお気軽にご相談ください。
当クリニックでは、「苦しさと痛みに配慮した胃大腸内視鏡検査」を患者様に提供することを第一に考え、皆様から検査後に「思った以上に楽だった」と思っていただける内視鏡検査を実践しています。当クリニックの内視鏡専門医は、臓器のポイント毎にどのような内視鏡操作を行えば苦しさと痛みに配慮した検査になるのかを熟知しております。これまで培ってきた内視鏡技術の経験を十分に活かし、検査を行っています。安心してお任せください。
また、最新の機器を使用し、その知識と技術を駆使して正確な内視鏡診断を行っています。皆様が消化管がんにかかり健康を損ねることがないよう最大限のサポートが出来るよう日々努力しております。まずはお気軽にご相談ください。

>> 胃カメラについてはこちら







