一般診療
GENERAL PRACTICE
好酸球性食道炎
食道に関する項目

「食事中に食べ物がのどにつかえる感じがする」「のどや胸に違和感がある」「のどや胸がしみる感じがする」「胸が焼けるような感じがする」「吐き気がする」といった症状がある場合は、食道の病気が原因の可能性があります。
これらの症状の原因として、最も多い病気は逆流性食道炎などの胃食道逆流症ですが、胃内視鏡検査(胃カメラ検査)を受けると食道がんや胃がんが見つかるケースもあります。症状がある場合は、自己判断はせずに必ず消化器内科を受診し、原因を調べてもらいましょう。
逆流性食道炎の診断で治療をしているにもかかわらず、なかなか症状が改善しない場合は、実は好酸球性食道炎という病気が原因ということもあります。好酸球性食道炎は、難病に指定されている病気(指定難病98)で根治(完全に治す)が難しい病気の一つです。
好酸球性食道炎は、まだ、はっきりと分かっていないことも多い病気ですが、近年日本で増加傾向の病気です。以下で詳しく説明致します。
これらの症状の原因として、最も多い病気は逆流性食道炎などの胃食道逆流症ですが、胃内視鏡検査(胃カメラ検査)を受けると食道がんや胃がんが見つかるケースもあります。症状がある場合は、自己判断はせずに必ず消化器内科を受診し、原因を調べてもらいましょう。
逆流性食道炎の診断で治療をしているにもかかわらず、なかなか症状が改善しない場合は、実は好酸球性食道炎という病気が原因ということもあります。好酸球性食道炎は、難病に指定されている病気(指定難病98)で根治(完全に治す)が難しい病気の一つです。
好酸球性食道炎は、まだ、はっきりと分かっていないことも多い病気ですが、近年日本で増加傾向の病気です。以下で詳しく説明致します。
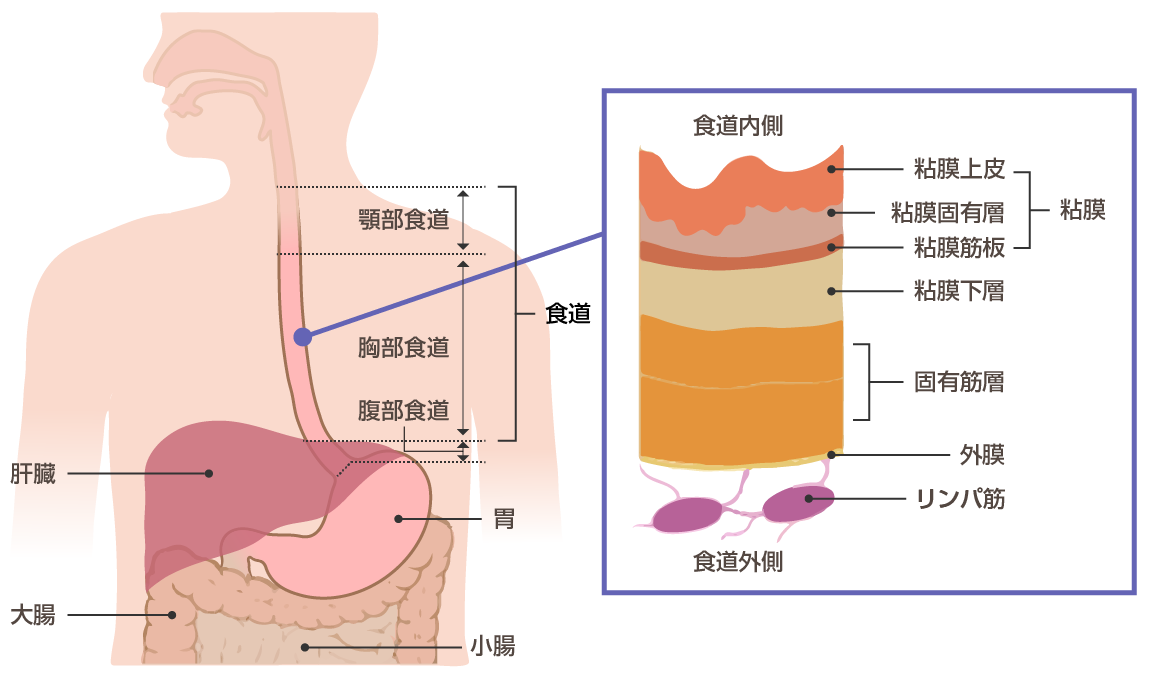
食道ってどんな臓器?
食道は、咽頭(のど)と胃の間をつないでいる筒状の臓器です。口から食べた食べ物を胃に運ぶ働きをします。
咽頭(のど)に近い側から胃に近い側までを場所によって、便宜上、「頚部食道」、「胸部食道」、「腹部食道」と分類しますが、その機能に違いはありません。食道は食べ物がスムーズに通過できるように粘膜から粘液を出しますが、消化機能は無いため、消化液は出しません。
食道の筒を構成している壁は、内側から外側に向かって粘膜上皮、粘膜固有層、粘膜筋板、粘膜下層、固有筋層、外膜という層から構成されおり、最も内側の粘膜上皮は重層扁平上皮という組織で覆われています。
咽頭(のど)に近い側から胃に近い側までを場所によって、便宜上、「頚部食道」、「胸部食道」、「腹部食道」と分類しますが、その機能に違いはありません。食道は食べ物がスムーズに通過できるように粘膜から粘液を出しますが、消化機能は無いため、消化液は出しません。
食道の筒を構成している壁は、内側から外側に向かって粘膜上皮、粘膜固有層、粘膜筋板、粘膜下層、固有筋層、外膜という層から構成されおり、最も内側の粘膜上皮は重層扁平上皮という組織で覆われています。
図1.食道と食道壁の構造
好酸球性食道炎とは?
好酸球性食道炎は1990年代に病気の概念が確立された比較的新しい病気です。
特定の食べ物などによるアレルギー反応により、免疫担当細胞である白血球の成分の一つである好酸球が消化管(食道、胃、腸)の粘膜に浸潤し、慢性炎症を起こすことが原因と考えられていますが、残念ながらまだ詳細は不明です。また、好酸球性食道炎は同じ家系内で発症しやすいとの報告もあり、遺伝的な要素も関与していると考えられています。
消化管に好酸球によるアレルギー性の慢性炎症を引き起こす病気をまとめて好酸球性消化管疾患といいます。好酸球性消化管疾患は、その炎症が起こる部位によってさらに好酸球性食道炎と好酸球性胃腸炎に分類されますが、炎症が食道だけに限局したものを好酸球性食道炎といいます。食道以外に胃や腸にも炎症が及んでいるものは好酸球性食道炎ではなく、好酸球性胃腸炎に食道病変が合併したものとして扱われます。好酸球性食道炎と好酸球性胃腸炎は、ともに根治(完全に治す)が難しい病気であり、厚生労働省により好酸球性消化管疾患として難病の一つに指定(指定難病告示番号98)されています。
好酸球性食道炎は30~50歳代の比較的若い男性で多いと報告されています。以前は、胃内視鏡検査(胃カメラ検査)5000件に1件ぐらいの割合で認められると報告されていましたが、近年は200~1000件に1件ぐらいの割合で認められるという報告もあり、増加傾向の病気です。
治療を行わずに放置すると、経過とともに慢性炎症が原因で食道壁の粘膜下層に線維化が起こり、食道壁が硬く伸展しなくなり、さらに食道の内腔が狭くなる(狭窄する)と食事がつかえるようになってしまいます。こうならないためにもしっかり診断し、治療を行う必要があります。
特定の食べ物などによるアレルギー反応により、免疫担当細胞である白血球の成分の一つである好酸球が消化管(食道、胃、腸)の粘膜に浸潤し、慢性炎症を起こすことが原因と考えられていますが、残念ながらまだ詳細は不明です。また、好酸球性食道炎は同じ家系内で発症しやすいとの報告もあり、遺伝的な要素も関与していると考えられています。
消化管に好酸球によるアレルギー性の慢性炎症を引き起こす病気をまとめて好酸球性消化管疾患といいます。好酸球性消化管疾患は、その炎症が起こる部位によってさらに好酸球性食道炎と好酸球性胃腸炎に分類されますが、炎症が食道だけに限局したものを好酸球性食道炎といいます。食道以外に胃や腸にも炎症が及んでいるものは好酸球性食道炎ではなく、好酸球性胃腸炎に食道病変が合併したものとして扱われます。好酸球性食道炎と好酸球性胃腸炎は、ともに根治(完全に治す)が難しい病気であり、厚生労働省により好酸球性消化管疾患として難病の一つに指定(指定難病告示番号98)されています。
好酸球性食道炎は30~50歳代の比較的若い男性で多いと報告されています。以前は、胃内視鏡検査(胃カメラ検査)5000件に1件ぐらいの割合で認められると報告されていましたが、近年は200~1000件に1件ぐらいの割合で認められるという報告もあり、増加傾向の病気です。
治療を行わずに放置すると、経過とともに慢性炎症が原因で食道壁の粘膜下層に線維化が起こり、食道壁が硬く伸展しなくなり、さらに食道の内腔が狭くなる(狭窄する)と食事がつかえるようになってしまいます。こうならないためにもしっかり診断し、治療を行う必要があります。
指定難病とは?
平成27年1月1日に施行された「難病の患者に対する医療等に関する法律」(いわゆる難病法)で医療費助成の対象として認められた病気です。
この法律では「難病」は、次の4つの条件を満たすものと定義されています。
この法律では「難病」は、次の4つの条件を満たすものと定義されています。
- 発病のメカニズム(原因)が不明なこと
- 治療法が確立されていないこと
- 珍しい病気であること
- 長期間の治療が必要なこと
上記の難病の4つの条件に加えて、さらに次の2つの条件を満たすものが「指定難病」と定義されています。
- 難病の条件4つを満たすこと
- 日本での患者数が一定の人数に達していないこと(人口の約0.1%程度、約12万人強)
- 客観的な診断基準、またはそれに準ずるものが成立していること
指定難病は病気の確定診断がついた後、市町村の役所に申請を行い、医療費助成の対象として認められると医療受給者証が発行され、該当する病気にかかる医療費が助成されます。
指定難病の申請手続きや医療費助成の詳細に関しては当クリニックではお答えしかねます。ご不明な点がありましたら、お住まいになっている市町村の担当窓口にお問い合わせ下さい。
指定難病の申請手続きや医療費助成の詳細に関しては当クリニックではお答えしかねます。ご不明な点がありましたら、お住まいになっている市町村の担当窓口にお問い合わせ下さい。
消化器系疾患の指定難病
現在、厚生労働省に認定されている消化器系疾患の指定難病は20疾患です。この中で胃内視鏡検査(胃カメラ検査)と大腸内視鏡検査(大腸カメラ)で診断できる可能性のある指定難病は下記の疾患です。
- クローン病(指定難病告示番号96)
- 潰瘍性大腸炎(指定難病告示番号97)
- 好酸球性消化管疾患(指定難病告示番号98)
- クロンカイト・カナダ症候群(指定難病告示番号289)
好酸球性食道炎の症状について
好酸球性食道炎は無症状の場合もありますが、食道の慢性的な炎症により食べ物を胃に運ぶという食道の機能が障害され、逆流性食道炎の症状と似た症状を認めます。診断のためには、胃内視鏡検査(胃カメラ検査)が必要です。
- 胸が焼けるような感じやヒリヒリする感じがする
- 胸の当たりが痛む
- 食事中に食べ物がつかえる感じがする・食べ物が下がっていかない
- のどがしみる感じがする
- のどに違和感がある
- 酸っぱいものが上がってくる感じがする
- 胸が重苦しい感じがする
- みぞおちが重苦しい感じがする
- みぞおちの当たりを中心にお腹が張る …など
→症状の感じ方は、人により個人差がかなりあります。この病気の症状はこうで無いといけないというものはありません。あくまでも上記は症状の一例です。
診察時にご自身がつらいと感じている症状をそのままご自身の言葉で伝えて頂くのが最も大切です。また、診察時には
「どういう時に症状が出現しやすいか」
「症状を軽くしたり悪化させるものがあるか(姿勢や食事、行動や朝・昼・夜の時間で症状が変わるかなど)」
もあればお伝えください。
診察時にご自身がつらいと感じている症状をそのままご自身の言葉で伝えて頂くのが最も大切です。また、診察時には
「どういう時に症状が出現しやすいか」
「症状を軽くしたり悪化させるものがあるか(姿勢や食事、行動や朝・昼・夜の時間で症状が変わるかなど)」
もあればお伝えください。
症状がある場合は、絶対に放置せず必ず消化器内科を受診しましょう。自分で判断し、様子をみるのは大変危険です!!食道がんや胃がんが隠れている場合もあります。
特に食事が食べられないぐらい症状がひどい場合や急に体重が減少している場合は、早急に受診しましょう。
特に食事が食べられないぐらい症状がひどい場合や急に体重が減少している場合は、早急に受診しましょう。
好酸球性食道炎の診断について
好酸球性食道炎には実はまだ確定した診断基準というものはありません。
現時点では下にお示しした平成21年に厚生労働省の研究班から出された「好酸球性食道炎の診断指針(案)」に基づき診断しています。
現時点では下にお示しした平成21年に厚生労働省の研究班から出された「好酸球性食道炎の診断指針(案)」に基づき診断しています。
<必須項目>
- 1.症状(嚥下障害、つかえ感など)を有する
- 2.食道粘膜の生検で上皮内に20個/高倍率視野(HPF)以上の好酸球が存在している
*生検は食道内の数カ所を行うことが望ましい
<参考項目>
- 3.内視鏡検査で食道内に白斑、縦走溝、気管様狭窄を認める
- 4.CTスキャンまたは超音波内視鏡検査で食道壁の肥厚を認める
- 5.末梢血中に好酸球増多を認める
- 6.男性
- 7.プロトンポンプ阻害薬は無効でグルココルチコイド製剤が有効である
この1~7の項目のうち、1と2は診断に必須の項目であり、3~7の参考項目も満たせば満たすほど好酸球性食道炎の可能性が高くなります。
なんだか難しいですね。
診断までの流れをもう少し分かりやすく説明すると次のようになります。
なんだか難しいですね。
診断までの流れをもう少し分かりやすく説明すると次のようになります。
食事を取るときに飲み込みにくいとか、つかえるような症状があれば、まずは胃内視鏡検査(胃カメラ検査)を行います。内視鏡検査時に好酸球性食道炎が疑わしい場合は、食道の粘膜から所組織をとる生検を行い顕微鏡で調べます。病理組織検査時に高倍率で見た1視野の範囲内に20個以上の好酸球を認めた場合に好酸球性食道炎の可能性を考えます。
これに加えて、男性で胃内視鏡検査(胃カメラ検査)時に好酸球性食道炎に特徴的な食道の変化を認めたり、CTやエコー検査で食道の壁が腫れていること確認できたり、血液検査でも好酸球が増加していたり、逆流性食道炎の治療に用いる胃酸分泌を押さえる薬(プロトンポンプ阻害薬:PPI)では症状改善がないがステロイドは効果があるという参考項目を満たす場合、満たす数が多いほど好酸球性食道炎である可能性が高くなります。
とくに、3~7の参考項目のうち、プロトンポンプ阻害薬は無効でグルココルチコイド製剤が有効であるというのが好酸球性食道炎の確定診断には大切です。
その理由は、好酸球性食道炎と非常に似た病気であるプロトンポンプ阻害薬反応性食道好酸球浸潤(PPI-REE)を除外する必要があるからです。
これに加えて、男性で胃内視鏡検査(胃カメラ検査)時に好酸球性食道炎に特徴的な食道の変化を認めたり、CTやエコー検査で食道の壁が腫れていること確認できたり、血液検査でも好酸球が増加していたり、逆流性食道炎の治療に用いる胃酸分泌を押さえる薬(プロトンポンプ阻害薬:PPI)では症状改善がないがステロイドは効果があるという参考項目を満たす場合、満たす数が多いほど好酸球性食道炎である可能性が高くなります。
とくに、3~7の参考項目のうち、プロトンポンプ阻害薬は無効でグルココルチコイド製剤が有効であるというのが好酸球性食道炎の確定診断には大切です。
その理由は、好酸球性食道炎と非常に似た病気であるプロトンポンプ阻害薬反応性食道好酸球浸潤(PPI-REE)を除外する必要があるからです。
プロトンポンプ阻害薬反応性食道好酸球浸潤(PPI-REE)って何?
次の1~3を全て満たす人がプロトンポンプ阻害薬反応性食道好酸球浸潤(PPI-REE:proton pump inhibitor-responsive esophageal eosinophilia)と診断されます。
- 胸やけなどの胃食道逆流症を疑う症状があるにもかかわらず24時間食道インピーダンス・pHモニタリングを行っても実際には食道への胃酸逆流がない
- 食道への胃酸逆流はないにもかかわらず逆流性食道炎の治療に用いる胃酸分泌を抑えるプロトンポンプ阻害薬(PPI)を服用すると自覚症状が改善する
- 食道粘膜の組織検査で好酸球浸潤を認める
*逆流性食道炎などの胃食道逆流症がないにもかかわらず、胸やけなどの自覚症状があり食道粘膜に好酸球が浸潤するという点でPPI-REEは好酸球性食道炎と非常に類似した病気です。しかし、この2つの病気の治療方法は大きく異なるため、どちらなのかを正確に診断する必要があります。
この2つの病気を区別するのに最も役立つのが胃酸分泌抑制剤であるPPIに対する反応の違いです。PPIを服用するとPPI-REEでは症状が改善しますが、好酸球性食道炎では症状は改善しません。
このため、好酸球性食道炎が疑われた場合は、まず最初にPPIを投与して症状の改善の有無を評価し、好酸球性食道炎なのかPPI-REEなのかを診断することが大切になります。PPIで改善しない場合は、好酸球性食道炎と診断し、その治療を開始します。
この2つの病気を区別するのに最も役立つのが胃酸分泌抑制剤であるPPIに対する反応の違いです。PPIを服用するとPPI-REEでは症状が改善しますが、好酸球性食道炎では症状は改善しません。
このため、好酸球性食道炎が疑われた場合は、まず最初にPPIを投与して症状の改善の有無を評価し、好酸球性食道炎なのかPPI-REEなのかを診断することが大切になります。PPIで改善しない場合は、好酸球性食道炎と診断し、その治療を開始します。
好酸球性食道炎の検査について
好酸球性食道炎であるかどうかを調べるためには、上に示した診断指針を満たすかどうかをみるための検査が必要になります。
検査としては、血液検査、胃内視鏡検査(胃カメラ検査)、病理組織検査(内視鏡検査時に食道粘膜から生検で組織をとって調べる)、必要に応じてCT検査または超音波内視鏡検査を行います。
胃内視鏡検査(胃カメラ)検査では、食道粘膜に縦走する溝状の凹み(縦走溝)を数条認めるのが好酸球性食道炎に最も典型的な検査異常です。その他には輪状の溝状の凹み(輪状溝)や多発する白色の浸出物の付着を認めたり、食道内腔が輪状に狭くなっていたりする異常(輪状狭窄)なども認めます。このような異常を認めた場合は、検査時に食道粘膜から組織をとって顕微鏡で調べる生検による病理組織検査を行います。
検査としては、血液検査、胃内視鏡検査(胃カメラ検査)、病理組織検査(内視鏡検査時に食道粘膜から生検で組織をとって調べる)、必要に応じてCT検査または超音波内視鏡検査を行います。
胃内視鏡検査(胃カメラ)検査では、食道粘膜に縦走する溝状の凹み(縦走溝)を数条認めるのが好酸球性食道炎に最も典型的な検査異常です。その他には輪状の溝状の凹み(輪状溝)や多発する白色の浸出物の付着を認めたり、食道内腔が輪状に狭くなっていたりする異常(輪状狭窄)なども認めます。このような異常を認めた場合は、検査時に食道粘膜から組織をとって顕微鏡で調べる生検による病理組織検査を行います。
図2.正常な食道と好酸球性食道炎の食道粘膜の画像
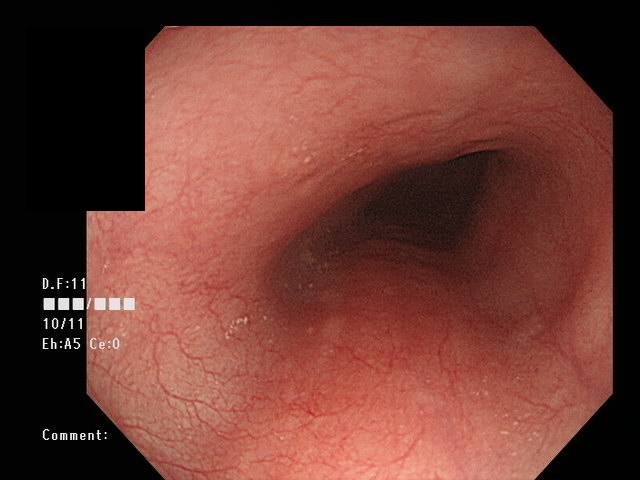
正常な食道粘膜
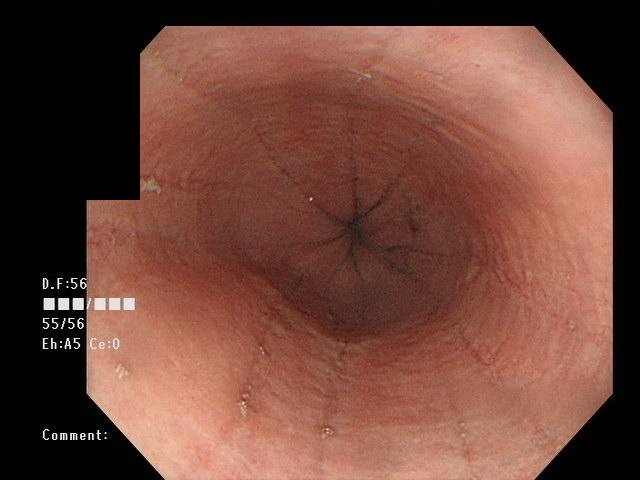
好酸球性食道炎の食道粘膜です。食道粘膜に縦走する溝状の凹み(縦走溝)と輪状する溝状の凹み(輪状溝)を数条認めます。
好酸球性食道炎の治療について
食事療法
好酸球性食道炎は食べ物によるアレルギーが原因となって起こることが多いため、原因食品が特定できれば、その食品の摂取を控えることで改善が期待できると考えられています。実際には、原因食品を食べてすぐに症状が出現するわけではないため、原因となる食品がよく分からない場合がほとんどです。しかし、何か決まった食品を食べた後に調子が悪くなりやすい場合は、その旨を担当医にお伝え下さい。診断の助けになる可能性があります。
また、花粉や空気中のカビの胞子などが原因で起こることもあると考えられています。このため季節によって症状が悪くなるような場合も、その旨を担当医にお伝え下さい。
食物アレルゲンとなりやすい牛乳、小麦、卵、大豆、ナッツ類、海産物の6種類の食品を除いた食物除去療法が有効であるとの報告があります。
また、花粉や空気中のカビの胞子などが原因で起こることもあると考えられています。このため季節によって症状が悪くなるような場合も、その旨を担当医にお伝え下さい。
食物アレルゲンとなりやすい牛乳、小麦、卵、大豆、ナッツ類、海産物の6種類の食品を除いた食物除去療法が有効であるとの報告があります。
薬物療法
1) ステロイド局所療法
好酸球性食道炎の薬物療法で最初に行う治療です。
通常、喘息の治療に用いる吸入ステロイド薬を吸い込まずに1日2回飲み込みます。具体的には吸入薬を口の中に含み、息止めした状態で飲み込みます。飲み込んだ後は合併症の予防のためにしっかりとうがいします。これを忘れると口腔内カンジダ(口の中にカビの菌が生え炎症を起こす病気)を引き起こします。
また、飲み込んだ薬がしばらく十分食道粘膜にしっかり触れることが大切なため、服用後は30~60分は飲食が禁止です(流れてしまうため)。
2) ステロイド全身療法
ステロイドの全身投与は局所療法に比べると完全寛解率(好酸球性食道炎は難病であり完全に治る根治は難しい病気ですが、ほぼ治ったのに近い状態になること)が高いですが、ステロイド全身療法は副作用が出やすいため、ステロイド局所療法が無効なときや重症例でのみ行います。
3) 内視鏡治療
好酸球性食道炎は、上に示した治療が効かなかった場合、経過とともに慢性炎症が原因で食道壁の粘膜下層に線維化が起こり、食道壁が硬く伸展しなくなり、さらに食道の内腔が狭くなる(狭窄する)ことがあります。
こうなると食事が取れなくなってしまうため、内視鏡で狭くなった部分(狭窄部)を拡げる治療を行います。内視鏡からバルーンという風船を出して狭窄部で膨らませて狭くなった食道壁を押し拡げることで拡張します。
好酸球性食道炎の薬物療法で最初に行う治療です。
通常、喘息の治療に用いる吸入ステロイド薬を吸い込まずに1日2回飲み込みます。具体的には吸入薬を口の中に含み、息止めした状態で飲み込みます。飲み込んだ後は合併症の予防のためにしっかりとうがいします。これを忘れると口腔内カンジダ(口の中にカビの菌が生え炎症を起こす病気)を引き起こします。
また、飲み込んだ薬がしばらく十分食道粘膜にしっかり触れることが大切なため、服用後は30~60分は飲食が禁止です(流れてしまうため)。
2) ステロイド全身療法
ステロイドの全身投与は局所療法に比べると完全寛解率(好酸球性食道炎は難病であり完全に治る根治は難しい病気ですが、ほぼ治ったのに近い状態になること)が高いですが、ステロイド全身療法は副作用が出やすいため、ステロイド局所療法が無効なときや重症例でのみ行います。
3) 内視鏡治療
好酸球性食道炎は、上に示した治療が効かなかった場合、経過とともに慢性炎症が原因で食道壁の粘膜下層に線維化が起こり、食道壁が硬く伸展しなくなり、さらに食道の内腔が狭くなる(狭窄する)ことがあります。
こうなると食事が取れなくなってしまうため、内視鏡で狭くなった部分(狭窄部)を拡げる治療を行います。内視鏡からバルーンという風船を出して狭窄部で膨らませて狭くなった食道壁を押し拡げることで拡張します。
当院の胃内視鏡検査(胃カメラ)の特徴
症状の原因が特定できれば、治療が可能ですが、胃や腸に症状の原因がないかを診断する為には、内視鏡検査などでの原因検索が必要です。
当クリニックでは、「苦しさと痛みに配慮した胃大腸内視鏡検査」を患者様に提供することを第一に考え、皆様から検査後に「思った以上に楽だった」と思っていただける内視鏡検査を実践しています。当クリニックの内視鏡専門医は、臓器のポイント毎にどのような内視鏡操作を行えば苦しさと痛みに配慮した検査になるのかを熟知しております。これまで培ってきた内視鏡技術の経験を十分に活かし、検査を行っています。安心してお任せください。
また、最新の機器を使用し、その知識と技術を駆使して正確な内視鏡診断を行っています。皆様が消化管がんにかかり健康を損ねることがないよう最大限のサポートが出来るよう日々努力しております。まずはお気軽にご相談ください。
当クリニックでは、「苦しさと痛みに配慮した胃大腸内視鏡検査」を患者様に提供することを第一に考え、皆様から検査後に「思った以上に楽だった」と思っていただける内視鏡検査を実践しています。当クリニックの内視鏡専門医は、臓器のポイント毎にどのような内視鏡操作を行えば苦しさと痛みに配慮した検査になるのかを熟知しております。これまで培ってきた内視鏡技術の経験を十分に活かし、検査を行っています。安心してお任せください。
また、最新の機器を使用し、その知識と技術を駆使して正確な内視鏡診断を行っています。皆様が消化管がんにかかり健康を損ねることがないよう最大限のサポートが出来るよう日々努力しております。まずはお気軽にご相談ください。








