内視鏡医師の知識シリーズ
ENDOSCOPIST DOCTOR'S KNOWLEDGE SERIES
大腸がんの進行を表すステージ(病期)とは?段階ごとの生存率やその治療方針について解説
がんの進行を表す表現として「ステージ(病期)」があります。患者さんのがんの状況を多角的に見ることで、その後の治療方針を決定づける重要なものです。がんの種類によってはステージが進むにつれて治療が非常に難しいものもあることから、普段の定期的な検診や精密検査を受けることでがんのリスクを抑えることができます。
なかでも大腸がんは、国立がん研究センターのがん統計によると、男女合わせた日本人のがん罹患数第1位となる155,625例(2019年データ)が報告されています。さらに死亡数においては、51,788人(2020年データ)と第2位となっており、決して他人ごとではなく誰もが大腸がんにかかるリスクがあることが見て取れます。
今回は、大腸がんの進行を表すステージ(病期)について、またステージごとの生存率や治療方針についても詳しく説明していきます。
なかでも大腸がんは、国立がん研究センターのがん統計によると、男女合わせた日本人のがん罹患数第1位となる155,625例(2019年データ)が報告されています。さらに死亡数においては、51,788人(2020年データ)と第2位となっており、決して他人ごとではなく誰もが大腸がんにかかるリスクがあることが見て取れます。
今回は、大腸がんの進行を表すステージ(病期)について、またステージごとの生存率や治療方針についても詳しく説明していきます。
1. 大腸がんのステージ(病期)について

大腸がんの進行は、どれだけ深く侵入しているか(深達度)、リンパ節転移があるか(リンパ節転移の程度)、他の臓器への転移があるか(遠隔転移)の3つの組み見合わせによって、最も進行が遅いステージ0から進行が最も進んだステージⅣまでの5段階ステージ(病期)に分類されます。

大腸がんの進行度を決める深達度、リンパ節転移の程度、遠隔転移についてさらに掘り下げて見ていきましょう。
1-1. 深達度とは?
大腸がんの発生は、大腸の壁の最も内側に位置する粘膜より起こります。初期段階では粘膜表面に留まっているがん細胞は、進行が進み大きくなるにつれて深部へと進んでいきます(浸潤)。大腸の壁は、粘膜よりさらに下に「粘膜下層」「固有筋層」「漿膜下層」「漿膜」「外膜」といった層にわかれていますが、粘膜下層まででとどまっているがんを「早期がん」、それより下の層に達しているがんを「進行がん」と呼んでいます。
1-2. リンパ節転移の程度とは?
体内で排泄された物質を運搬する液体リンパ液が通る管をリンパ管と言います。このリンパ管が繋がっているリンパ節は、体内を流れているリンパ液を濾過するフィルター機能として重要な役目を担っています。大腸がんが進行していくと、腸管近傍のリンパ節に転移することが知られており、さらにそこから次のリンパ節に流れてがんが増殖していきます。
リンパ節転移の程度を測るには、リンパ節転移があるかないか、また転移している数がどれくらいあるかによって分類されますが、リンパ節転移があると判断されるのはステージⅢからとなります。
リンパ節転移の程度を測るには、リンパ節転移があるかないか、また転移している数がどれくらいあるかによって分類されますが、リンパ節転移があると判断されるのはステージⅢからとなります。
1-3. 遠隔転移とは?
遠隔転移とは、がん細胞がリンパや血液の流れに乗って肝臓や肺、腹膜など他の臓器へ転移、そこで増殖することを言います。
2. 大腸がんのステージ(病期)別生存率
大腸がんはステージによって生存率が大きく異なります。ステージⅠのように比較的軽い初期段階であればかなり高い確率で完治しますが、ステージが進むにつれて生存率は大きく下がってしまいます。
2-1. 大腸がんの5年相対生存率
がんと診断された人が5年後に生存している割合が、日本全体で5年後に生存している人の割合に対してどれくらいなのかを表す数値として有名なものに「5年相対生存率」があります(相対生存率とは、がん以外の病気で死亡した数を除いた生存率のこと)。数値が100%に近いほど罹患しても治る可能性の高いがん、数値が0%に近いほど、治る可能性が低いがんということになります。
以下は大腸がんにおける5年相対生存率を数字で表したものです。
以下は大腸がんにおける5年相対生存率を数字で表したものです。
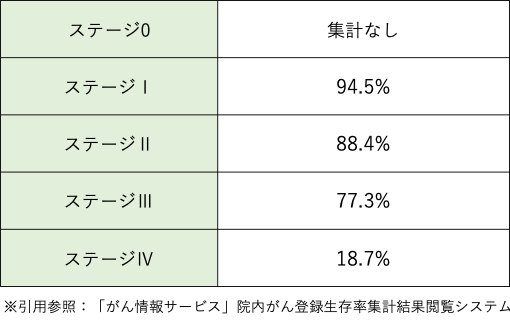
データよりステージⅢまでは相対生存率(他の疾患による死亡を除いた生存率)は77.3%と高いものの、ステージⅣの段階に入ると18.7%と大きく低下、さらに結腸がんの場合には16.5%とさらに下がってしまいます。そのため、ステージⅣの患者さんに対しては余命宣告されるケースもあります。
3. 大腸がんのステージ(病期)別治療方針
大腸がんの治療方針は、当然ながらステージによって変わっていきます。内視鏡治療や外科的手術など、それぞれの患者さんに適した最善の治療が行われます。
3-1. ステージ0の治療
大腸がんのステージ0の場合は、がんが大腸壁の粘膜内に留まっているレベルのため、内視鏡でがんを切除する治療が施されます。
3-2. ステージⅠの治療
大腸がんのステージⅠの場合、大腸壁への浸潤が浅い初期のものに関しては、ステージ0同様に内視鏡でがんを切除する治療が行われます。また、大腸壁への浸潤が深いものに関しては、取り残しの危険があることやリンパ節転移の可能性も考慮し、内視鏡によるがんの切除ではなく手術治療が選ばれます。
手術の方法は、お腹を切って行う「開腹手術」もありますが、程度によってはお腹に小さな穴を2~3個程度開け、専用の内視鏡(腹腔鏡)と手術道具を入れてがんを切除する「腹腔鏡手術」が行われる場合もあります。「腹腔鏡手術」の場合、創部のサイズが小さいため治りも早く、早期に社会復帰することが可能です。
手術の方法は、お腹を切って行う「開腹手術」もありますが、程度によってはお腹に小さな穴を2~3個程度開け、専用の内視鏡(腹腔鏡)と手術道具を入れてがんを切除する「腹腔鏡手術」が行われる場合もあります。「腹腔鏡手術」の場合、創部のサイズが小さいため治りも早く、早期に社会復帰することが可能です。
3-3. ステージⅡ~Ⅲの治療
大腸がんのステージⅡ~Ⅲの場合には、手術で病変を含む大腸と転移の可能性を含んだリンパ節郭清を行います。なお、手術後の病理検査で切除した病変にがんの転移が見つかった場合や再発の恐れのあるがんの場合には、再発予防のための化学療法として「抗がん剤治療」が行われる場合もあります。再発が起きる確率は初期の段階では低くなりますが、進行がんの場合には残念ながら再発率は高くなります。
3-4. ステージⅣの治療
大腸がんのステージⅣの場合、大腸の病変(原発巣)は切除できていても、肝臓や肺など他の臓器に転移したがん(転移巣)や腹膜播種が残っている状態のため、がんが全て取り除かれた状態ではありません。
転移したがんが安全に切除できる場合には手術が行われますが、転移した場所や転移巣の数や大きさなどを考慮した結果手術治療が難しいと判断された場合には、抗がん剤治療や放射線治療が行われます。2022年4月からは、手術で切除が難しい再発した大腸がんに対し、陽子線や重粒子線を用いた放射線治療が保険適用となりました。
抗がん剤治療や放射線治療でも効果が見られない場合、また患者さんの体力が弱っている場合には、症状を和らげる緩和ケアが取られることもあります。
転移したがんが安全に切除できる場合には手術が行われますが、転移した場所や転移巣の数や大きさなどを考慮した結果手術治療が難しいと判断された場合には、抗がん剤治療や放射線治療が行われます。2022年4月からは、手術で切除が難しい再発した大腸がんに対し、陽子線や重粒子線を用いた放射線治療が保険適用となりました。
抗がん剤治療や放射線治療でも効果が見られない場合、また患者さんの体力が弱っている場合には、症状を和らげる緩和ケアが取られることもあります。
4. まとめ

以上、大腸がんの進行を表すステージ(病期)について、またステージごとの生存率や治療方針について紹介してきました。
大腸がんにかかわらず、すべてのがんは早期発見することで治療が行いやすく、生存率も高くなります。特に大腸がんの早期発見には、市区町村で行われる40歳以上の大腸がん検診(問診および便潜血検査)もさることながら、定期的な大腸内視鏡検査はとても重要です。
年齢や大腸の状態にもよりますが、最初の検査で特に異常が見られない場合には、それ以降は2~3年に1度の検査で十分とされています。しかし検査の結果、大腸ポリープが見つかり切除を行った場合には、1年後に改めて検査を行うようにしましょう。大腸がんは症状が出にくいため、発見が遅くなりやすい特徴があります。少しでも身体に何かしらの異変を感じたら、すぐに医療機関にて医師に相談するのがおすすめです。
大腸がんにかかわらず、すべてのがんは早期発見することで治療が行いやすく、生存率も高くなります。特に大腸がんの早期発見には、市区町村で行われる40歳以上の大腸がん検診(問診および便潜血検査)もさることながら、定期的な大腸内視鏡検査はとても重要です。
年齢や大腸の状態にもよりますが、最初の検査で特に異常が見られない場合には、それ以降は2~3年に1度の検査で十分とされています。しかし検査の結果、大腸ポリープが見つかり切除を行った場合には、1年後に改めて検査を行うようにしましょう。大腸がんは症状が出にくいため、発見が遅くなりやすい特徴があります。少しでも身体に何かしらの異変を感じたら、すぐに医療機関にて医師に相談するのがおすすめです。
癌にならない腸活実践メルマガ講座
「癌にならない腸活実践メルマガ講座」では、がんで亡くなる人・苦しむ人を一人でも多く減らすために日常生活の中で実践できる
・免疫を上げる方法
・正しい腸活の知識
・腸内環境とお肌の関係
・健康的なダイエット方法
・乳酸菌のすごい効果
などを、腸の専門医が毎日メールでお届けいたします。
免疫力をアップして、いくつになっても健康的な毎日を過ごしたい方におすすめの内容になってますので、気になる方はぜひ記事下のバナーをクリックしてお申し込みください。
↓↓
・免疫を上げる方法
・正しい腸活の知識
・腸内環境とお肌の関係
・健康的なダイエット方法
・乳酸菌のすごい効果
などを、腸の専門医が毎日メールでお届けいたします。
免疫力をアップして、いくつになっても健康的な毎日を過ごしたい方におすすめの内容になってますので、気になる方はぜひ記事下のバナーをクリックしてお申し込みください。
↓↓











